生殖医療センター
 “妊娠への第一歩”、まずは相談してみませんか
“妊娠への第一歩”、まずは相談してみませんか
生殖医療センターの紹介
生殖医療センターは1991年に体外受精を開始し、以降より高度な医療を提供できるよう技術・設備の拡充を図っております。又、総合病院のメリットを生かし、泌尿器科・内科・循環器内科等、他科との連携でより安全に治療を受けていただけるように努めております。
不妊症手術にも積極的に取り組んでおり、手術から不妊治療再開まで継続した医療を提供することができます。
産婦人科外来とは独立した不妊専門外来があり、プライバシーとインフォームド・コンセント(情報の説明と同意)を大切にし、スタッフとの会話の時間を多くとっています。
治療方法
生殖医療センターに受診していただくと、まず不妊症の系統検査を受けていただきます(他院で既に施行済みの検査に関しては省略できる検査もあります。)検査結果や不妊期間・他院での治療歴・年齢・御夫婦の希望等、総合的に判断し、どのような治療から開始していくか相談致します。
又、基礎体温を測定し毎回診察時に基礎体温表を持参して下さい。


タイミング療法
超音波検査で卵胞の大きさを計測することで排卵日を予測します。卵胞20㎜程度で排卵となります。予想排卵日に合わせ性交を行います。
人工授精
御主人の精液を洗浄・濃縮し運動性良好な精子を集め、直接子宮内へ注入する方法です。人工授精で妊娠される方の90%以上が6回目までの治療で妊娠されています。
人工授精で出生した児に先天異常が多くなるということはありません。

排卵誘発
タイミング療法や人工授精を行う際、必要に応じ行います。当院では主に以下の方法を採用しておりますが、患者さんに合わせ若干の変更を行うこともあります。
①クロミフェン療法
月経3~5日目から5日間内服します。
②クロミフェン-HMG療法
月経3-5日目からクロミフェンを3-5日間内服後、HMGの注射(筋肉注射)を加えます。注射のために通院が必要です。
③クロミフェン-FSH療法
月経3-5日目からクロミフェンを3-5日間内服後、FSH製剤の皮下注射を加えます。自己注射なので注射のための通院は不要です。
④HMG(FSH)単独療法(隔日法・ステップアップ法・ステップダウン法)
HMG(FSH)の量を調節しながら、連日もしくは隔日投与していく方法です。多嚢胞性卵巣症候群のように一度に複数個の卵胞が発育しやすい方や、中枢性排卵障害の方が適応となります。
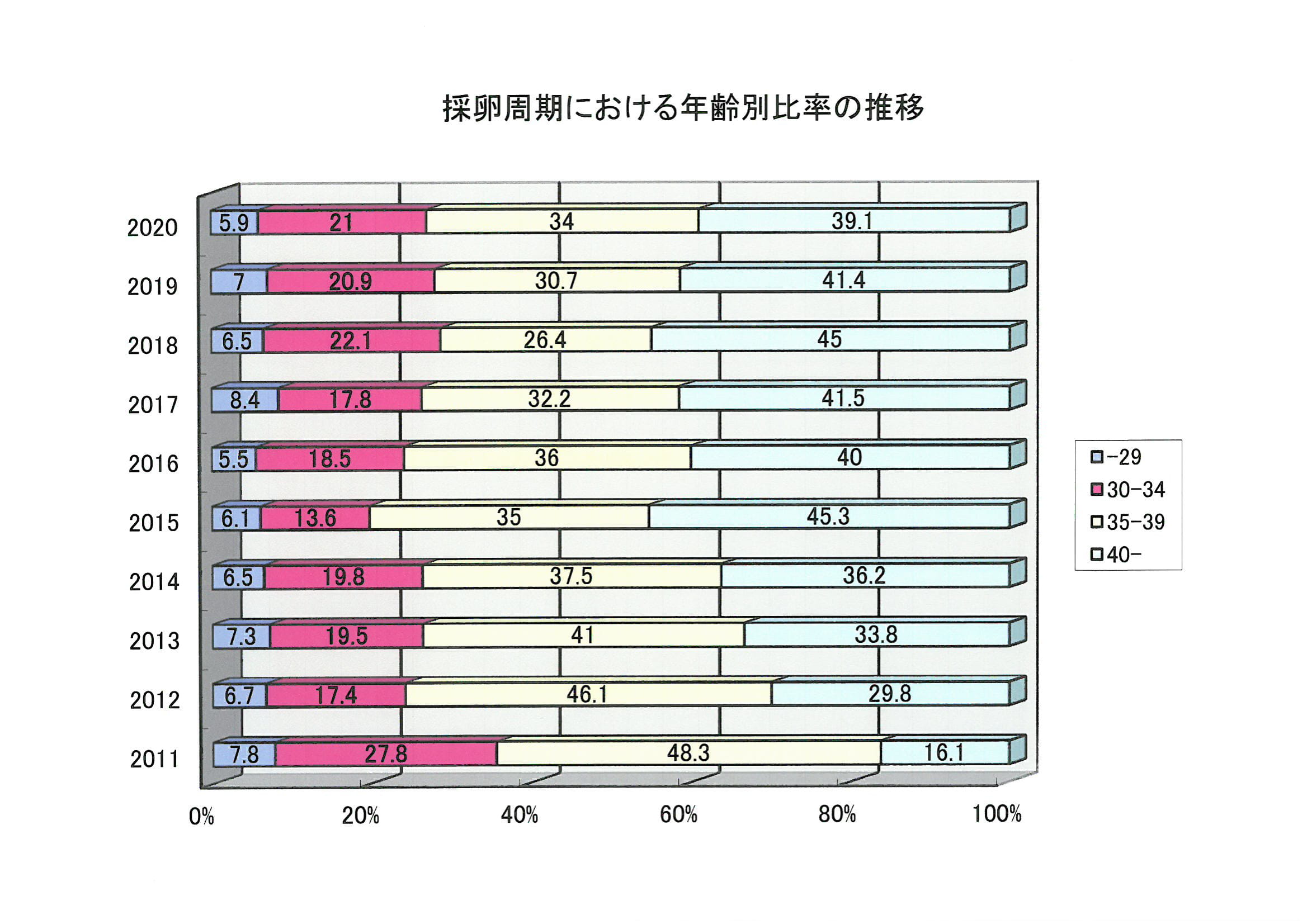
生殖補助医療
生殖補助医療(assisted reproductive technology、以下ART)は不妊診療の重要な選択肢のひとつであり、難治性不妊症に対する治療法として位置づけられています。
卵子と精子を採取し体外で受精させ、受精し分割した卵(胚)を子宮内に移植する方法です。
体外受精による出生児は全世界で400万人を超えたともいわれ、世界初の成功例で生まれた女性を含め、初期の体外受精による出生児が多数成人となり、体外受精を必要とせず次世代の児を得ていることが報告されています。これまでの報告では、体外受精そのものによって明らかに生まれた子どもに異常が多くなるということは証明されていませんが、体外受精による出生児の長期予後については、その後の技術革新の影響も含めてまだまだ不明な点も多く、我が国でも大規模な出生後調査が進行中です。
日本産科婦人科学会には626施設(2021年)がART実施施設として登録されています。又、同学会に報告されたARTによる出生児は1年間で69,797人(2021年)であり、この数値はこの年の出生児の約11.6人中1人にあたります。
◆対象
1.卵管性不妊症例(卵管の通過障害、ピックアップ障害)
2.重度の男性不妊症例、軽度の男性不妊であっても一般不妊治療不成功症例
3.原因不明長期不妊症例
4.その他(高齢、子宮内膜症、重症排卵障害等)
◆条件
1.妊娠に耐えられる健康状態であること。
2.妻の年齢が43歳未満であることが望ましい。
①排卵誘発
自然周期では通常1~2個の卵胞しか発育しませんが、排卵誘発剤HMG(FSH)を用いることで複数個の卵子を得ることが可能になります。約7~10日間、連日注射していただきます。排卵誘発を行う際、自然の排卵を抑えるためGnRHアゴニスト(点鼻薬)、GnRHアンタゴニスト(皮下注射)を併用します。
誘発開始5~8日後に卵胞発育を評価し採卵日を決定します。卵子成熟のため採卵の33~35時間前にHCGを投与します。
通常は以上のような高刺激法を行いますが、卵巣機能低下症例や反復不成功症例に対しては低刺激法や自然周期採卵も行っております。
②採卵
当院では採卵日を月曜日~木曜日に固定して採卵を行っています。
体外受精・顕微授精は、午前8時30分から静脈麻酔下で経腟採卵を行います。終了後は隣接した安静室で2時間程休んでから帰宅になります。
③精液採取
センター内にある採精室で採取していただきます。精液中の良好な運動精子を回収します。
④体外受精(媒精・顕微授精)
媒精とは精子自身が持つ受精能力を生かした方法です。卵子の入った培養液に運動良好な精子を添加します。
顕微授精とは精液検査で異常を認めた際や、凍結精子を用いる際、体外受精で受精障害を認めたときに行います。
1個の精子を極細のガラス管内に吸入し、直接卵細胞質内に注入する方法です。精液所見だけでなく色々な所見を
総合的に判断して顕微授精を勧めます。
◆当院では胚培養をタイムラプスインキュベーターで行います。
【タイムラプスとは】
インキュベーター内にカメラが内蔵されたもので、胚の役割や成長した胚の画像を数分間隔で撮影できます。
インキュベーターから胚を取り出すことなく発育を確認、観察できるため、結果的に胚へのダメージやストレスが少なく、取り出す際のアクシデントや取り間違いを防止できると考えられています。
【メリット】
1.胚のストレスを減らす
2.胚盤胞への発生率が上がる
3.胚の発育を胚培養士が動画のように確認できる
4.胚の評価、移植の胚の選択と優先順位がよりわかりやすく的確になる
【費用】
¥29,700(非課税)追加でかかります
※先進医療の対象です。
ご自身が加入している医療保険に先進医療特約がついているか確認をお願いします。

⑤胚移植・胚凍結
採卵後2日目の初期分割胚、もしくは5~6日目の胚盤胞を用います。胚盤胞移植の方が移植あたりの妊娠率は上がります。
子宮口から内腔に細いカテーテルを挿入し胚を移植します。この際、超音波でカテーテルの先端を確認しながら行います。
移植胚数は日本産科婦人科学会の会告で原則1個ですが、35歳以上・反復不成功例では2個同時に移植することもあります。
胚質の良い余剰卵が得られた際には、凍結保存し別周期で凍結融解胚移植を行います。

⑥黄体維持
採卵-移植後は黄体補充が必要です。妊娠が成立した際には7~8週まで継続していただきます。
⑦判定
移植後2週間程で血液検査による判定を行います。妊娠成立後は妊娠7~8週頃まで生殖医療センターで外来管理させていただきます。その後は当院の産科、もしくは近隣の産科施設を紹介致します。
凍結胚移植
複数個良好胚が得られた際には、新鮮胚移植に用いなかった余剰胚を凍結保存し別の周期で移植します。又、状況によってはあえて新鮮胚移植は行わず、全胚凍結を選択する場合もあります。
着床率向上のため担当医が必要と判断した場合に用いる事
①Assisted Hatching(透明体開孔法)
②高濃度ヒアルロン酸培養液
当院で行っている先進医療
①タイムラプス撮像法
②子宮内フローラ検査
③ERA/EMMA/ALICE
④ZyMot
無精子症
射出精液中に精子を認めない状態をいいます。
全不妊症の約30~50%は男性に起因し、その10~15%が無精子症と言われています。
当院では無精子症の方に対して、局所の診察・ホルモン検査・染色体検査・Y染色体微小欠失検査をお勧めしております。
検査結果から低ゴナドトロピン性性腺機能低下症・閉塞性無精子症・非閉塞性無精子症を診断することができます。
低ゴナドトロピン性性腺機能低下症であれば、3~6か月の内分泌療法で射出精液中に精子が認められるようになります。
閉塞性無精子症の場合、造精機能は保たれているので精巣生検により精巣内の精子を回収し(顕微授精)に用いることが可能です。(精巣内精子採取術:TESE)
一方、非閉塞性無精子症の場合、造精機能が障害されているため精子の回収は困難とされています。このような方に対し顕微鏡下精巣内精子採取術(Micro TESE)をお勧めしております。
院内広報誌「広報ながおかたちかわ」に掲載された生殖医療センターの紹介及び治療内容です。
治療実績
| 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|---|
| 人工授精 | 565 | 484 | 392 | 321 | 267 |
| 体外受精・顕微授精 | 237 | 294 | 283 | 297 | 321 |
| 凍結胚融解胚移植 | 187 | 254 | 323 | 307 | 313 |
所属医師紹介
佐藤 孝明(さとう たかあき)
| 役 職 | 生殖医療センター長 |
|---|---|
| 専門分野 | 産婦人科一般 |
| 資 格 | 日本産科婦人科学会専門医・指導医 |
| 卒業大学 | 新潟大学(H5年卒) |
郷戸千賀子(ごうど ちかこ)
| 役 職 | 医長 |
|---|---|
| 専門分野 | 生殖内分泌、産婦人科一般 |
| 資 格 | 日本産科婦人科学会専門医・指導医 日本生殖医学会生殖医療専門医・指導医 母体保護法指定医師 |
| 卒業大学 | 新潟大学(H15年卒) |
川浪 真里(かわなみ まり)
| 役 職 | 医長 |
|---|---|
| 専門分野 | |
| 資 格 | |
| 卒業大学 |
村竹 将太(むらたけ しょうた)
| 役 職 | 医員 |
|---|---|
| 専門分野 | |
| 資 格 | |
| 卒業大学 |
診療週間予定表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| 午前 | 山脇 芳 | 郷戸千賀子 | 山脇 芳 | 佐藤孝明 | 郷戸千賀子 |
| 午後 | 廣川哲太郎 | – | – | 郷戸千賀子 廣川哲太郎 |
– |
午後の診察は3:00~4:00です。(受付開始は2:45~)
※不妊症の診察は、超音波検査、検査結果の説明と一人に掛かる時間が長くなっておりますので、待ち時間が比較的長くご迷
惑をお掛けしていますがご容赦下さい。
※都合により、急な休診及び代診になる場合があります。
生殖医療センターを受診される方へ
基礎体温表をお持ち下さい。
基礎体温表は診察の上で参考になりますので、グラフにしてカルテと共にお出し下さい。
保険証をお持ち下さい。
メモ等を用意して診察を受けましょう。
次回いつ来院したらよいか、いつから薬を飲むのか等、書かれると良いと思います。
(生殖医療センターの基礎体温表にはメモ欄がありますのでご利用下さい。)
夫の精液検査も生殖医療センターで行っております。
3日以上禁欲し、精液を採取。精液の量・濃度・運動率・運動性を調べます。
採精室で採精され、研究室に提出されれば帰宅されても構いません。結果は奥様にお知らせ致します。精液検査希望の方は早めの診察時間帯をお勧めします。
ご不明な点は、不妊外来受付看護師にお聞き下さい。
不妊治療の保険適用について
一般不妊治療(タイミング療法・人工授精)
・年齢制限や回数制限はありません。
生殖補助医療
・43歳以上は対象外です。
・39歳までに生殖補助医療を開始された方は、胚移植6回までは保険が適用されます。
・40歳以上で生殖補助医療を開始された方は、胚移植3回までは保険が適用されます。
出産した場合、もしくは12週以降の流早産でリセットされます。
不妊治療の保険適用について
不妊治療の自費費用一覧については、こちらをご覧ください。
生殖医療センター内紹介
 受 付
受 付  診察室
診察室
 安静室①
安静室①  安静室②
安静室②
 IVF研究室①
IVF研究室①  IVF研究室②
IVF研究室②
 採卵室
採卵室  採精室
採精室



